Cодержание статьи:
Заболевание поджелудочной железы различают на острый и хронический панкреатит. Воспалительный процесс в большинстве случаев диагностируется у взрослых людей, старше 50 лет. По данным статистики, болезнь чаще выявляется у женщин. В более редких случаях, диагностируется хронический панкреатит у детей.
Хронический панкреатит – воспалительное заболевание поджелудочной железы, характеризуется необратимыми патологическими изменениями в паренхимы органа.
Заболевание часто сопровождается весьма болезненными симптомами, особо выявляющимися при воздействии некоторых факторов – после переедания, употребления вредных продуктов, вследствие серьезных физических нагрузок и т.д. Лечение хронического панкреатита предусматривает комплексный медикаментозный курс и диетотерапию.
Классификация заболевания
Воспаление поджелудочной железы разделяют на первичную форму, посттравматическую, и вторичную. Хронический панкреатит также может носить наследственный характер, аутоиммунный, обструктивный, рецидивирующий, идиопатический и токсико-метаболический, что основывается на причине развития болезненного процесса в органе.
Для первичного панкреатита, характерен воспалительный процесс, локализованный в области поджелудочной железы. Вторичная или сопутствующая болезнь, возникает на фоне иных заболеваний пищеварительных органов. Холецистит, язвенное образование, энтерит, гастрит и другие болезни органов желудочно-кишечного тракта, часто провоцируют развитие воспалительного процесса в поджелудочной железе.
Посттравматическая форма заболевания образуется в результате полученных травм в область брюшного отдела. При повреждении органа, происходят серьезные изменения в поджелудочной железе, что выявляется довольно болезненными симптомами.
Больные люди, поступающие в стационарное отделение с диагнозом хронический посттравматический панкреатит, жалуются на сильную боль в эпигастральной области, нередко присутствует сильная рвота, а на языке больного, просматривается массивный налет коричневого цвета.
При развитии посттравматического панкреатита, наблюдается серьезное ухудшение общего состояния, человек плохо реагирует на окружающую обстановку, а его кожа приобретает бледный оттенок. Как лечить хронический панкреатит, спровоцированный травмой, определяет опытный гастроэнтеролог, также может потребоваться помощь хирурга.
Более редкое систематическое заболевание поджелудочной железы – аутоиммунный панкреатит, поражает не только данный орган, но и другие отделы пищеварительного тракта. При такой болезни, наблюдается повышенная активация иммунной системы, направленной против клеток организма. Продолжительность заболевание – от 6 месяцев и более.
Признаки хронического панкреатита аутоиммунной формы имеют умеренную выраженность, что является отличительной особенностью данного вида заболевания, от других форм. У больного пациента наблюдается болезненность в области живота, пожелтение кожных покровов, нарушение эндокринной функции и целый комплекс диспептических проявлений. Такое заболевание у взрослых людей нередко провоцирует развитие сахарного диабета.
Современные методы лечения позволят устранить болезнь, при ответственном соблюдении всех рекомендаций лечащего специалиста. Для определения аутоиммунной формы воспалительного процесса в поджелудочной железе, необходима комплексная диагностика хронического панкреатита, включающая перечень лабораторных анализов.
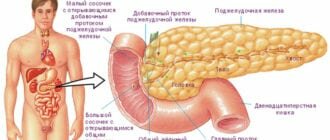
При закупоривании главного панкреатического протока, по которому осуществляется продвижение сока поджелудочной железы в двенадцатиперстную кишку, выявляется обструктивный хронический панкреатит. К причинам развития относят наличие опухолей в органе, дуоденит, стеноз, воспалительный процесс в области дуоденального сосочка, а также образование псевдокисты.
Хронический рецидивирующий панкреатит характеризуется периодически проявляющими болевыми приступами, значительно ухудшающими общее самочувствие человека. Если не проводить своевременное медикаментозное лечение хронического панкреатита, болезненные рецидивы будут наблюдаться 2-3 раза в год, а в дальнейшем, такая симптоматика обретет более частое прогрессирование.
Кроме частоты приступов, наблюдается усиление болевого эффекта. Рецидивирующую форму часто провоцируют определенные факторы, например, стрессы, злоупотребление алкоголем, нарушения диетического рациона и т.д.
При выявлении замены нормальной ткани поджелудочной железы на жировую, диагностируется идеопатический панкреатит. При таком нарушении, наблюдается полная утрата секреторной функции органа.
Вследствие воздействия на организм человека ядовитых и токсических веществ, образуется токсико-метаболический панкреатит поджелудочной железы. Причиной развития болезни может стать курение, злоупотребление алкогольной продукцией, длительное применение некоторых медикаментозных препаратов, а также отравление организма химическими веществами, что нередко бывает при работе на вредном производстве.
Если поджелудочная железа теряет способность правильно переваривать жиры и углеводы, что часто бывает при развитом холецистите, диагностируется холецистопанкреатит. К характерным симптомам такой болезни относят вздутие живота, боли в подреберной зоне, снижение массы тела и жировые выделения в каловых массах.
Холецистопанкреатит часто приводит к закупориванию выводного протока 12-перстной кишки. На начальной стадии заболевания практически отсутствуют симптомы. Установить проблемы с поджелудочной железой, можно только пройдя комплексное обследование, по направлению гастроэнтеролога.
В результате часто повторяющихся приступов острого панкреатита, может развиться индуративный хронический панкреатит. Такое заболевание выявляется у женщин и мужчин разной возрастной категории.
Индуративный панкреатит часто имеет сопроводительные процессы: фиброз тканей органа, образование камней в поджелудочной железе, закупорка протоков и т.д. В период приступов, выявляется острая боль в области подреберья, часто отдающая в спинной отдел. Нередко выявляется тошнота, приступы рвоты, нарушение стула.
Усиление симптоматики происходит после употребления пищи, поэтому многие пациенты переходят на голодание, что позволяет на время избежать болезненных признаков панкреатита по индуративному типу.
Такой способ лечения может спровоцировать ухудшение общего состояния и серьезную потерю веса. Индуративный панкреатит подлежит комплексному медикаментозному лечению, с обязательным соблюдением диеты, по назначению лечащего врача. Также заболевание различают по Марсельско-Римской международной классификации:
- кальцифирующая форма воспаления поджелудочной железы, характеризуется наличием камней в протоках или белковых пробок;
- обструктивный панкреатит, для которого характерна обструкция поджелудочного протока;
- воспалительный, фиброзно-индуративный панкреатит;
- кистозный тип, обусловленный образованием кист или псевдокист в области органа.
Причины
При внутриорганной активации липазы и трипсина (ферменты) и задержке их выделения, провоцируется рубцевание соединительной ткани органа и реактивное разрастание, что влечет склерозирование поджелудочной железы и хроническое нарушение в кровообращении.
При хроническом панкреатите инфекционного происхождения, в поджелудочную железу из других контактирующих органов (12-перстной кишки, желчных путей), происходит проникновение возбудителя.
Процесс воспаления может быть обширным или сконцентрированным в определенной части органа, часто просматриваются диффузные изменения поджелудочной. К основным причинам, провоцирующим развитие хронического панкреатита, относят:
- неправильный режим питания;
- несбалансированный рацион, частое употребление канцерогенной пищи;
- злоупотребление алкоголем, наркотическими веществами, курение;
- наличие других заболеваний пищеварительных органов;
- болезни печени и желчного пузыря (гепатит, холецистит, желчекаменная болезнь и др.);
- заражение гельминтами;
- отравление организма химикатами;
- аномальные изменения поджелудочной железы;
- врожденные аномалии;
- травмы органов брюшного отдела;
- послеоперационные осложнения.
Прежде чем назначить пациенту лечение, врач определяет возможную причину развития болезни, и если этот процесс был спровоцирован другим заболеванием, протекающим в органах желудочно-кишечного тракта, избирается комплексный оздоровительный курс.
Симптоматика
Симптомы хронического панкреатита могут носить разнообразный характер, что зависит от формы болезни и сопутствующих осложнений. Выраженность признаков более слабая, в отличие от заболевания в острой форме.
Главный симптом панкреатита – боль, локализованная в левом подреберье, иногда отдающая в область эпигастрии, в спинной отдел и в бока. Она может носить опоясывающий характер, что часто возникает при обширном воспалении органа, или же концентрироваться в определенном участке.
Боли при хроническом панкреатите также могут быть режущими или тупыми. Если своевременно не устранить болезненный признак, не исключено развитие болевого шока.
Кроме болевого признака, у пациентов с диагнозом панкреатит в хронической форме, часто наблюдается отрыжка, тошнота и рвота. В рвотных массах может выявляться желчь. При такой симптоматике, больному рекомендуется временное голодание.
Еще одним частым признаком хронического панкреатита, является вздутие живота. У пациента наблюдаются проблемы с дефекацией, нередко бывают поносы, чередующиеся с запорами. Каловые массы характерно изменяют свою структуру, нередко выявляются остатки непереваренной пищи. Затвердение мышц живота сигнализирует о скором проявлении острого приступа болезни.
Хронический панкреатит также сопровождается нестабильностью давления, может повышаться температура тела. При скачках артериального давления, выявляется сильная отдышка, повышенное потоотделение, на языке больного просматривается желтый налет.
Если повышается температура тела, состояние человека заметно ухудшается, поэтому в такой ситуации рекомендовано срочное лечение в стационарном отделении гастроэнтерологии.
Воспаленная железа может спровоцировать кровоизлияние в подкожный район живота. При таком осложнении, у больного человека наблюдаются синюшные пятна на коже живота в пораженной области. Видимые изменения оттенка кожных покровов просматриваются и в зоне пупка.
При панкреатите склерозирующей формы, возникает механическая желтуха. При таком заболевании пациента беспокоит частое урчание в животе, пропадает аппетит, появляется сухость во рту и тошнота. Хронический панкреатит провоцирует ухудшение аппетита, больные люди часто выбирают голодание, чтобы не спровоцировать новые приступы боли.
В связи с этим, наблюдается сильная потеря веса, ухудшение общего состояния, быстрая утомляемость и слабость. Если болезнь сопровождается сахарным диабетом, наблюдается чрезмерный аппетит, что является актуальным симптомом для данного заболевания.
Диагностика
Чтобы выяснить, как лечить хронический панкреатит, нужно определить форму заболевания. Для этой цели, специалист назначает больному пациенту комплексное обследование.
Диагностика хронического панкреатита основывается на комплексе лабораторных анализов и инструментальной методике, с привлечением медицинской аппаратуры.
Для лабораторных исследований, пациенту необходимо сдать анализ крови, кала и мочи. В информативно-функциональные методы диагностирования панкреатита поджелудочной железы, входят:
- УЗИ-исследование;
- дуоденорентгенография;
- эхографическое обследование;
- радиоизотопное сканирование;
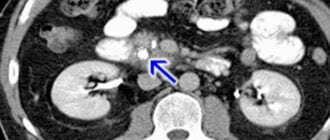
- компьютерная томография или МРТ.
Детально исследовать стенки и ткани поджелудочной железы, удается с помощью эндоскопической ультрасонографии. А благодаря специальным тестам со стимуляторами ферментной секреции, специалистам удается выяснить способность органа к выработке ферментов.
Недостаточность вырабатываемых ферментов выявляется с помощью копрограммы, при установлении излишков жира в каловых массах. Определить воспалительный процесс в пищеварительном органе, возможно по анализам крови. При выявлении повышенного уровня сахара, диагностируется сахарный диабет.
При проведении УЗИ-диагностики, выявляются диффузные изменения поджелудочной железы. Они могут возникнуть на фоне частых стрессов и по причине неправильного питания. Если диффузные изменения наблюдаются в незначительной форме, больному рекомендуется корректировать собственный рацион и постараться избегать стрессовых ситуаций.
Диффузные изменения умеренного типа, определенные на УЗИ, свидетельствуют о развитии определенной болезни в органах пищеварения. При таком процессе может выявляться отечность органа.
Если на УЗИ определились диффузные изменения выраженного характера, что часто происходит при панкреатите поджелудочной железы, пациент отправляется на более расширенное обследование, для установления точного диагноза.
Медикаментозное лечение
Неосложненная форма хронического панкреатита поджелудочной железы, предусматривает комплексное лечение и диетотерапию в домашних условиях, по назначению лечащего врача. Медикаментозный курс направлен на устранение болезненной симптоматики и купирование рисков осложнения.
При правильном соблюдении всех рекомендаций специалиста, удается восстановить нормальную функциональность органа и достичь стойкой ремиссии, длительной которой, во многом зависит от питания человека.
При обострении приступов панкреатита, больному потребуется круглосуточная квалифицированная помощь специалистов, поэтому в большинстве случаев, лечение проводится в условиях стационара. В периоды острых приступов, больному назначается временное голодание.
Особую роль при лечении хронического панкреатита играет диетотерапия, без которой невозможно достичь успешного выздоровления. Больному необходимо отредактировать собственный рацион, основываясь на рекомендованном диетическом питании №5.
В медикаментозный курс оздоровления входят препараты спазмолитического действия, антациды, холинолитики, анальгетики, Н2- блокаторы, ферментные и антиферментные средства.
Для устранения болевого синдрома, применяются холонолитики и спазмолитические препараты: «Папаверин», «Атропин», «Но-Шпа», «Платифиллин» и др. При выраженной боли, используются Н2-блокаторы: «Фамотидин», «Ранитидин» и т.д.
После купирования интенсивного болевого синдрома, в назначения добавляются ферментные препараты: «Креон», жирорастворимые витамины, «Панзенорма» и др.
Актуальные антацидные препараты, представляющие собой щелочные смеси жидкой консистенции, при лечении панкреатита хронической формы: «Фосфалюгель», «Алмагель» и др.
При обострении хронического панкреатита, лечение дополняется антибактериальной терапией. Антиферментная терапия необходима в случае выявления стойкой гипермилаземии и отека поджелудочной железы. При ослаблении иммунной системы, рекомендованы витамины.
Препараты и таблетки для лечения панкреатита, позволяют восстановить работу поджелудочной железы и избавиться от болезненной симптоматики. При лечении заболевания, многие специалисты также рекомендуют использовать методы народной медицины, так как лечение травами зачастую приносит довольно успешные результаты.
Если не лечить заболевание, вероятны осложнения хронического панкреатита, к которым относят гнойные поражения тканей, обтурационную желтуху, внутренние кровотечения, анемию, сахарный диабет и т.д. Также есть вероятность развития злокачественного образования в поджелудочной железе.
Многим известно, сколько всего живут люди с диагнозом рак поджелудочной железы, поэтому, чтобы не допустить развитие такого образования, рекомендуется своевременно проходить лечение, по назначению лечащего доктора. Профилактика хронического панкреатита предусматривает здоровый образ жизни и правильное питание!